Le diagnostic anténatal est possible.
Elle évolue vers une cyanose croissante émaillée parfois de malaises.
L'échographie cardiaque confirme le diagnostic et la forme.
Sa mortalité est faible.
Le plus souvent, la tétralogie de Fallot est isolée.
Parfois elle s'intègre dans:
- un syndrome de Digeorge et/ou un syndrome vélocardiofacial avec une microdélétion 22q11 s'observent dans 4 à 5% des cas.
- un syndrome d'alcoolisme foetal
- un syndrome de Goldenhar
- une trisomie 21, souvent associé à un canal atrio-ventriculaire.
Le risque de récurrence est de 2,7 % soit trois fois le risque de la population générale.
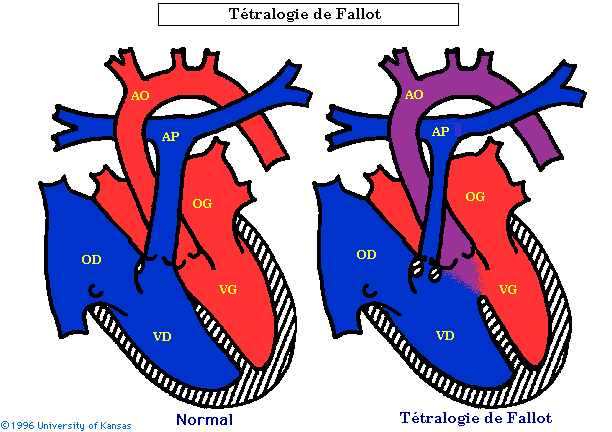
La tétralogie de Fallot décrite par Arthur Fallot en 1888 est une association de 4 anomalies: une communication interventriculaire haute (CIV), une sténose pulmonaire, un chevauchement de l'aorte sur le septum interventriculaire et une hypertrophie du ventricule droit. Seule la communication interventriculaire et la sténose pulmonaire sont importantes sur le plan anatomo-physiologique.
La cyanose néonatale ou tardive, s'accentue à l'effort. Le degré de cyanose est corrélé à la sévérité de la cardiopathie.
Les malaises sont exceptionnels avant l'âge de 6 mois. A cet âge, une maladie intercurrente (bronchiolite par exemple) peut les faire apparaître.
Les malaises anoxiques, le plus souvent sans conséquences, peuvent être responsables d'accidents comme des convulsions, des accidents neurologiques, voire le décès.
Le "squatting" d'effort ou accroupissement spontané est un signe tardif et historique, lié à la diminution du débit pulmonaire.
Le bas débit pulmonaire est aggravé par la tachycardie, la stimulation sympathique, l'hypotension artérielle.
Le souffle est systolique de sténose infundibulaire. Il existe parfois un souffle systolique continu sous-claviculaire gauche ou dorsal des collatérales systémiques.
Radiographie de thorax de face:
Le coeur est en forme de sabot, de volume normal, la pointe est surélevée. La vascularisation pulmonaire est diminuée. La trachée est à gauche et l'aorte à droite dans 25% des cas.L'électrocardiogramme (ECG)
Il montre une surcharge ventriculaire droite isolée de type isosystémique.L'échocardiographie Döppler
Elle confirme le diagnostic de la forme, et recherche si la tétralogie de Fallot est isolée (Fallot régulier), ou est associée à d'autres anomalies cardiaques (Fallot irrégulier):
- communication interauriculaire
- canal atrio-ventriculaire
- anomalie coronaire (5% des cas)
- communication interventriculaire (1-2% des cas)
- canal artériel
- collatérales aorto-pulmonaire (MAPCA)
Cathétérisme et Angiographie
Ils sont effectués avant la cure complète et sont indispensables pour étudier:
- la vascularisation pulmonaire distale
- la vascularisation pulmonaire d'origine systémique
- la sténose à l'origine des deux branches de l'artère pulmonaire
- la taille du tronc de l'artère pulmonaire, de l'anneau, de l'infundibulum pulmonaire
- le septum interventriculaire à la recherche de CIV multiples
- le réseau coronaire
- Atrésie Pulmonaire Septum Ouvert (APSO)
- Tronc Artériel Commun
- Agénésie des valves pulmonaires + Communication interventriculaire (CIV)
- CIV type IV
- Transposition des gros vaisseaux+CIV
Traitement médical du nouveau-né.
L'hospitalisation permet d'évaluer la
tolérance. La surveillance porte sur la clinique: cyanose permanente ou
non, qualité des tétées, malaises, intensité du souffle.
La disparition
ou la diminution du souffle est péjorative. Elle traduit une aggravation
du rétrécissement pulmonaire.
La saturation transcutanée en oxygène
(TcSaO2): Elle est tolérable au dessus de 70%.
Quand le rétrécissement pulmonaire est très
serré ou atrétique, le flux pulmonaire dépend de l'ouverture du canal
artériel. La prostaglandine E1 (PGE1, Prostine VR°) permet de maintenir
ouvert le canal artériel. La Prostine peut favoriser les survenue
d'apnées, mais de faibles posologies habituellement suffisantes permettent
d'éviter cet effet.
Prostine VR° ampoule 1ml = 0,5mg, posologie
0,01m g/kg/min
Une supplémentation en fer est systématique, en raison de la carence martiale fréquente chez ces enfants.
Traitement médical du nourrisson et du grand enfant.
Avec le malaise le souffle disparaît: c'est le principal signe.
Traitement curatif des malaises anoxiques
Ce protocole est appliqué dans le service de cardiologie pédiatrique de l'hôpital Necker (Pr Kachaner).
Il s'articule autour de 6 étapes:
- Accroupissement (ou squatting): c'est une manoeuvre que les Fallot non corrigés chirurgicalement pratiquent spontanément lors des malaises.
En pratique, chez le nourrisson, il faut relever les membres inférieurs et les positionner en genu-pectoral. Ceci permet une augmentation du retour veineux et une élévation de la pression abdominale favorisant le rétablissement du shunt gauche-droite.- Calmer l'enfant: le prendre dans les bras par exemple. On peut utiliser une sédation médicamenteuse avec du Valium° 0,5mg/kg en intra-rectal.
- Voie de perfusion veineuse efficace si le malaise persiste ou se répète.
- Remplissage vasculaire avec sérum salé isotonique ou albumine 20% ou plasmion 10 à 20ml/kg.
- Traitement curatif: Avlocardyl° (Propanolol) solution injectable 5mg/5ml.
Contre-indication: pouls est inférieur à 100/min.
Surveillance: du pouls et de la glycémie chez le nourrisson.
Préparation: Prendre 1mg = 1ml de la solution injectable, à diluer dans 5ml de sérum glucosé à 5%.
Posologie: Injection en IV sur 5 minutes de 5ml = 1mg. Arrêter l'injection avant les 5 minutes si le souffle réapparaît (le but est atteint) ou d'une bradycardie.- Compensation d'une acidose métabolique par du bicarbonate.
Traitement préventif
Avlocardyl 25 à 50mg/m2 de surface
corporelle/jour reparti en 3 prises. Utiliser les ampoules IV en per
os.
Eviter les facteurs favorisants:
Effort, déshydratation, carence
martial (supplémentation en fer chez tout nourrisson), hyperthermie,
enveloppement humide, digoxine, lasilix.
Prévention de l'endocardite
bactérienne et des abcès systémique conséquence du shunt
droite-gauche.
Traitement du Fallot réguliers
Le Fallot régulier présente une belle voie pulmonaire, une vascularisation coronaire normale, et une seule CIV.
S'il existe une cyanose et une polyglobulie supérieure à 6 millions/mm3, des malaises, la cure complète est pratiquée par une sternotomie médiane quel que soit l'âge et comporte:
- une fermeture de la CIV par un patch
- un élargissement de la voie infundibulaire, si nécessaire
- une ouverture de l'anneau pulmonaire par un patch
Une hospitalisation de 15 jours est nécessaire. La mortalité est de 1 à 5%.
Si le Fallot est régulier et asymptomatique la cure complète se pratique entre 6 et 9 mois.
Traitement des Fallot irréguliers
Le Fallot irrégulier présente une sténose d'une branche pulmonaire, et/ou des CIV multiples, et/ou une anomalie de la vascularisation coronaire ou autres anomalies cardiaques.
Avant 2 ans, une anastomose de revascularisation pulmonaire est pratiquée (Blalock). Elle consiste en la mise en place d'un tube en Gore-tex par une thoracotomie latérale.
Une hospitalisation de 8 à 10 jours est nécessaire.
Après 2 ans, le traitement est à discuter suivant les cas. Une dilatation pulmonaire par cathétérisme est indiquée en cas de contre-indication chirurgicale.
Evolution après la cure chirurgicale
Elle est excellente après la cure complète. La vie fonctionnelle est normale mais le sport de compétition est interdit, et les efforts importants limités.
Il persiste une fuite pulmonaire avec une possible surcharge diastolique du ventricule droit.
Une échocardiographie et un Hölter ECG sont à effectuer tous les 6 mois à 1 an.
Il est possible d'observer une sténose de la voie pulmonaire, un anévrisme pulmonaire, une insuffisance aortique, des extrasystoles ventriculaires, et des tachycardies ventriculaires monomorphes.